眼球運動障害
この記事で示されている出典について、該当する記述が具体的にその文献の何ページあるいはどの章節にあるのか、特定が求められています。 |
眼球運動障害(がんきゅううんどうしょうがい)とは外眼筋やその支配神経の障害の結果、眼球の運動が障害された症候である。共同視が不可能になれば複視も生じる。この項では外眼筋障害のほか、内眼筋障害も一部解説する。


眼球運動の分類
[編集]1903年にDodgeは眼球運動を5つに分類した。その分類では衝動性眼球運動(saccadic eye movement、SEM、サッケード)、追従眼球運動(Pursuit eye movement、PEM、パスート)、前庭動眼反射(Vestibulo-ocular reflex、VOR)、視運動性眼振(Optokinetic nystagmus、OKN)、バージェンス(Verfence、または輻湊、開散)であり、後に固視(Fixation)が加わった。
随意的な眼球運動に関与する大脳の領域は前頭葉の前頭眼野、補足眼野、頭頂葉の頭頂眼野などである。中枢からの刺激がさまざまな経路で脳幹網様体の眼球運動発生器に達する。そして小脳や前庭からの調節が加わる。
- 衝動性眼球運動(saccadic eye movement、SEM、サッケード)
- 衝律性眼球運動(SEM)は周辺視野にみえる対象を中心窩で捉える時におこる随意的な速度の早い共動性眼球運動である。衝動性眼球運動(SEM)には主に2つの機能がある。1つは、ある眼球の位置から別の位置へできるだけ速く移動させることである。もう1つは移動した新たな眼球の位置を維持し続けることである。Robinsonの仮説(パルス・ステップ支配)では前者をパルスといい、後者をステップという。ステップ信号は神経積分器によるパルスの積分からなる。ステップ信号がないと眼球はサッケードはおこすが、サッケードの後に位置を保持できず正中位に後戻りする。
- 水平方向のパルスは橋にある傍正中橋網様体(paramedian pontine reticular formation、PPRF)で作られ、垂直方向のパルスは中脳にある内側縦束吻側間質核(rostral interstitial nucleus of medial longitudinal fasciculus、riMLF)で作られる。水平方向のステップは前庭神経内側核(MVN)と舌下神経前位核でPPRFのパルスを積分することで作られる。垂直方向のステップはカハール間質核(interstitial nucleus of Cajal、INC)でパルスを積分することで作られる。riMLFとINCと外眼筋眼球運動神経核の運動ニューロンの投射は上向きサッケードと下向きサッケードで異なることに注意が必要である。また共同運動を行うための左右の連絡は水平方向では内側縦束(medial longitudinal fasciculus、MLF)であり、垂直方向では後交連(posterior commissure、PC)である。
- 追従眼球運動(Pursuit eye movement、PEM、パスート)
- 追従性眼球運動(PEM)は随意的に選択した移動する1つの指標を中心窩で捉え続ける時におこるなめらかな眼球運動である。追従性眼球運動はゆっくりと動く指標を追視するという極めて特殊な条件下でしかみられず、日常的な眼球運動のほとんどは衝動性眼球運動である。
- 前庭動眼反射(Vestibulo-ocular reflex、VOR)
- 前庭動眼反射(VOR)は頭部が空間に対して動いた場合に頭部の動きと反対方向に生じ、空間に対する眼球の向きを一定に保つ役割がある。最短の信号経路は三半規管につながる前庭神経節細胞、中継核(前庭神経核)の神経細胞、外眼筋運動神経細胞からなり3ニューロン弓と呼ばれる。中継核以降ではより多くのシナプスを解する複数の経路が並列して機能している。前庭動眼反射は人形の目現象と言われ、注視障害の核上性、核下性の鑑別によく用いられる(眼球頭反射ともいう)。
- 視運動性眼振(Optokinetic nystagmus、OKN)
- 視覚的外界の全体の動き(optic view)により誘発される眼が外界を追いかける運動を視運動性反射(optokinetic reflex)という。この運動が連続する場合を視運動性眼振という。自動車や列車から景色を眺めている時におこる眼振である。緩徐相は外界の動きと同じ方向であり、急速相が逆方向で視線をリセットさせる補助的な運動である。急速相は律動性眼球運動である。
- バージェンス(Vergence、または輻湊、開散)
- 垂直、水平方向に移動する対象を両眼視するためには両眼がおなじ動きをする共同性眼球運動が必要である。前後方向(奥行き)に移動する対象を両眼視する場合は両眼の水平眼球運動が逆向きに生じる非共同性眼球運動を行わなければ両眼の中心窩で同じ対象をとらえることはできない。近接に対する両眼の内転運動を輻湊といい、逆に近接した対象から離れた時の外転運動は開散という。これらの運動を両眼離反運動即ちバージェンスという。なお輻湊の際に、縮瞳が起こることを調節という。バージェンスでは核上性の信号がPPRFや外転神経核、核間神経(MLFをとおる)を介さず、上丘吻合部から中脳網様体(動眼神経核の背側正中にあるとされる輻湊・開散中枢)を介して投射される。すなわち核間神経麻痺では共同運動としての内転は障害されるが輻湊としての内転は障害されない。
- 固視(Fixation)
- 静止した視覚像を中心窩に捉え続ける時、眼球は固視微動(flick、drift、microtremor)によって微細ながら動いている。これは順応を防ぐ意味があると考えられている。また側方注視での個室は眼球の位置保持機構、すなわち神経積分器が働いていると考えられている。
外眼筋の支配神経
[編集]眼球運動障害を理解するには外眼筋の種類と機能、及びその脳神経支配を理解しなければならない。上直筋、下直筋、下斜筋、内直筋は動眼神経支配であり、外直筋は外転神経支配、上斜筋は滑車神経支配である。眼球を直接斜めに上や斜め下に動かす外眼筋は存在しない。動眼神経は眼瞼挙筋も支配し、エディンガー・ウェストファル核から出る副交感神経を含む。滑車神経と外転神経は純運動神経である。動眼神経核は中脳上丘、滑車神経は中脳下丘、外転神経核は橋被蓋にある。この三つの脳神経は海綿静脈洞で初めて合流し、三叉神経第一枝とともに上眼窩裂から眼窩内にはいる。
眼球運動の評価
[編集]眼球運動の評価の仕方は、被験者から本を読むくらいの距離をあけてペンライトなどの指標物をおき、その先の「H」の文字を書くイメージでゆっくりと動かす。水平性の眼球運動の評価では外転は虹彩で眼球結膜が隠れれば(白目が残らなければ)正常であり、内転は瞳孔の内縁が涙点のラインに達すれば正常である。垂直性眼球運動では左右で同じ高さになることを確認する。上転では内・外眼角を結ぶラインより虹彩下縁が上にいけば、下転では内・外眼角を結ぶラインより虹彩上縁が下にいけばよい。
眼球運動障害の機序
[編集]機序としては、筋肉疾患、神経筋接合部疾患、脳神経麻痺、内側縦束障害、注視障害を考える。筋肉疾患と神経筋接合部疾患は両側性が多い。脳神経麻痺は片側性が多い。内側縦束障害、注視障害は特有の症状がある。有名な疾患としてはTolosa-Hunt症候群と内頚動脈海綿静脈洞瘻(CCF)などが知られている。
- Tolosa-Hunt症候群
- 海綿静脈洞部に非特異的炎症性肉芽腫ができる。眼痛、眼球運動障害、複視がおこる。ステロイド剤が著効する。
- 内頚動脈海綿静脈洞瘻(CCF)
- なんらかの原因により、内頸動脈と海綿静脈洞との間に血流の交通が生じた状態をいい、頸動脈より直接動脈圧による血流が海綿静脈洞内に流入するため洞内の圧が著しく亢進し、静脈灌流が障害される。原因としては頭蓋底骨折が多いが、動脈瘤の破裂で起こることもある。症状としては、拍動性眼球突出、頭痛、眼窩部での拍動性雑音、眼結膜の充血、浮腫、外眼筋麻痺、視力障害などがある。確定診断には脳血管造影で動脈相で海綿静脈洞の描出。治療は血管内塞栓術が多い。
複視で、麻痺側がどちらかを決定する方法
[編集]複視には単眼性複視と両眼性複視がある。単眼性複視とは片目を覆っても消失しない複視であり両眼性複視とは、片目を覆ると消失する複視である。単球性複視では眼鏡、コンタクトレンズ、眼球に問題があると考える。両眼性複視は視線の不一致が原因なのでさまざまな原因疾患を考えなければならない。一般に複視の25%が単眼性であり、75%が両眼性である。両眼性ならば問診によって鑑別疾患を絞る。 両眼性複視の場合は健側眼では中心視野でとらえ、麻痺側では周辺視野でとらえるために像が二重になる(斜視の場合は抑制がかかるため二重には見えない)。従って、麻痺側眼の像(仮像)は常に健側眼の像(真像)の外側に生じることになる。診察では複視が生じるどちらの像が消えたかを尋ねる。例えば、右目を遮蔽した時に外側の像が消えれば右眼が麻痺側である(被覆/被覆解除テスト)。麻痺筋の特定での経験則として簡便な方法もある。両眼視で6つ基本方向のどれを見たときに複視が最も酷くなるのか患者に尋ねれば麻痺筋の特定は楽である。さらにMaddoxの記憶法を用いると便利である。これは「異常筋は同名直筋かあるいは正反対の斜筋である」というものである。麻痺筋が推定できれば、神経診断学に基づき更なる精査を行っていく。
動眼神経麻痺
[編集]完全麻痺では、外眼筋麻痺に加えて眼瞼挙筋麻痺による高度の眼瞼下垂と瞳孔括約筋麻痺による散瞳と対光反射消失を認める。眼球は外転しており、内転、上転、下転が不能である。動眼神経麻痺では、病変部位の診断とともに腫瘍、動脈瘤などの圧迫なのか、炎症、虚血などの非圧迫性病変なのかを診断することが大切となる。動眼神経の最外側はE.W核から出る副交感神経が走行する。従って、外からの圧迫では最初にそれが障害されるため、散瞳が外眼筋麻痺に先行して出現する。一方、炎症、虚血など非圧迫性病変では最外側の副交感神経が最も障害を受けにくく、散瞳を伴わない(瞳孔回避という)動眼神経麻痺を呈することがある(糖尿病、ウェルニッケ脳症、Tolosa-Hunt症候群など)。機序の推定が済んだら、次に局在診断を行う。病変部位を、中脳、クモ膜下腔、海綿静脈 - 上眼窩裂の3か所に大別する・鑑別は随伴症状で行う。中脳では大脳脚の錐体路障害による片麻痺あるいは赤核障害による振戦を対側半身に認める。クモ膜下腔は髄膜刺激症状を伴う。海綿静脈洞周辺では滑車、外転、三叉神経第一枝の障害を伴うことが多い。動眼神経単独の障害では病変部位としては、クモ膜下腔と海綿静脈洞 - 上眼窩裂の病変を第一に考える。
滑車神経麻痺
[編集]滑車神経麻痺では本を読む、階段を降りるなど下方視で複視を生じる。特有の症候は、頭を健側に向けると左右の眼球位のずれが小さくなるため複視が軽くなる(Bielshowsky斜頚試験)。このとき頭を障害側に傾けると障害側の眼が上転する。これをBielshowsky徴候という。滑車神経は中脳内の走行が極めて短く、障害部位としては末梢を第一に考える。滑車神経麻痺が単独で起こるのは稀であり、診断学上は動眼神経麻痺と滑車神経麻痺が合併しているかの評価が重要となる。この場合は上眼窩裂や海綿静脈洞に病変がある可能性がある。動眼神経麻痺側の眼で外転位をとっているとき、下方をみるように指示する。滑車神経が正常ならばこのとき眼球は回内する。眼球結膜の血管に注目するとわずかな回内も確認できる。
外転神経麻痺
[編集]外転神経麻痺では眼球は内転しており、外転が不能である。病変部位は動眼神経麻痺と同様に、橋、くも膜下腔、海綿静脈洞 - 上眼窩裂の3ヵ所に大別する。橋病変ではPPRF障害による側方注視障害、顔面神経麻痺、橋底を通る錐体路障害による片麻痺を伴う。くも膜下腔病変では髄膜刺激症状を伴い、海綿静脈 - 上眼窩裂の病変では動眼神経、三叉神経第一枝の障害を伴う。外転神経の単独の麻痺ではクモ膜下腔か海綿静脈 - 上眼窩裂の病変を第一に考える。遠隔部の脳腫瘍が頭蓋内圧亢進で外転神経を頭蓋底に押し付けて麻痺させることもあり、脳腫瘍の偽性局所徴候として有名である。外転神経は走行距離が長いため、頭蓋内圧亢進症で障害されやすいと理解されている。
全外眼筋麻痺
[編集]片側性か両側性かで病因が異なる。片側性外眼筋麻痺では海綿静脈洞 - 上眼窩裂での動眼、滑車、外転神経障害を第一に考える。内眼筋麻痺(散瞳、対光反射消失)があれば確実である。両側性の全外眼筋麻痺は核上性、核下性障害のいずれでも起きるが核下性障害が原因として多い。核上性麻痺には進行性核上性麻痺、核下性麻痺は脳神経障害(フィッシャー症候群、ギランバレ症候群など)、
神経筋接合部及び筋性の障害
[編集]最も重要なのは重症筋無力症によるものである。午後になると症状が増悪する、あるいは持続使用によって症状が増悪するのが特徴的である。眼筋型では片側が多い。他には外眼筋そのものの障害による眼筋麻痺である外眼筋ミオパチー、甲状腺機能異常症(特にバセドウ病)による外眼筋麻痺、筋緊張性ジストロフィー、慢性進行性外眼筋麻痺があげられる。慢性進行性外眼筋麻痺とはミトコンドリア異常症のひとつである。ミトコンドリア異常症は基本的に母系遺伝である。しかし、ヘテロプラスミーという現象があるうえ、未知の要因で遺伝の原則に従わないものもある。病態の基本はATPの不足によって脳や筋肉がおかされるため、ミトコンドリア脳筋症ともいわれる。慢性進行性外眼筋麻痺(CPEDまたはKSS)では進行性外眼筋麻痺、網膜色素変性、心伝導障害を三徴とする。殆どが孤発例であり、ミトコンドリアの複製過程の異常が考えられている。片側性の眼瞼下垂から始まり、網膜色素変性による視力低下がおこり、大抵は心伝導障害によって死亡する。他にミトコンドリア異常症としてはMELAS(脳卒中症状を伴うミトコンドリア異常症)やMERRF(ミオクローヌスを伴うミトコンドリア異常症)があげられる
その他の障害
[編集]吹き抜け骨折、眼窩腫瘍、耳鼻科疾患(中耳炎、副鼻腔炎、副鼻腔粘膜症)、Duane症候群、などがあげられる。
注視麻痺
[編集]
両眼を同時に同じ方向に動かすことを眼球の共同運動という。それを障害された状態を注視麻痺という。両眼視が1側に偏位している共同偏視では、注視麻痺を考える。注視麻痺には側方注視麻痺と垂直注視麻痺がある。病変部位として、大脳と脳幹の注視中枢あるいは両者を結ぶ神経路を考える。注視麻痺は核上性眼筋麻痺であり、眼球頭反射(人形の眼反射)は陽性で、眼球は正中線を超えて対側に動く。
側方注視麻痺
[編集]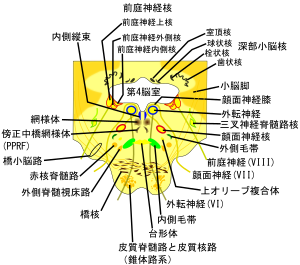
側方注視中枢は前頭葉、後頭葉及び橋の傍正中橋網様体(PPRF)にある。前頭葉の側方注視中枢は対側橋のPPRFを介して衝動的に眼球を対側方向に動かす(サッケード運動)。後頭葉の側方注視中枢は同側のPPRFを介して緩やかに眼球を同側方向に動かす。すなわち、前頭葉の側方注視中枢で物体を素早く捉え、後頭葉の側方注視中枢で動く物体を無意識に追跡することになる。従って、共同偏視があれば、前頭葉の側方注視中枢か橋のPPRFまたは両者を結ぶ神経路の障害を考える。両者の鑑別としては共同偏視では対側半身に片麻痺を認めることが多く、これが参考になる。前頭葉の注視中枢は眼球を対側にむけ、PPRFは同側に眼球を向けるので、その障害では逆方向への共同偏視が起きる。即ち、前頭葉障害では片麻痺の反対側への共同偏視、PPRFでは片麻痺側への共同偏視が起きる。特徴的な注視麻痺に核間性眼筋麻痺またはMLF症候群というものがある。内側縦束(MLF)はPPRFから出て、すぐに対側に交叉し動眼神経外側核へ結ぶ部分である。橋の橋網様体傍正中部(PPRF)は中脳の動眼神経外側核と橋の外転神経核、および前庭神経及び頸部筋をMLFなどを介して連結している。MLF障害は、側方の注視で内転障害と外転眼に眼振を呈する。要するに片眼ずつ眼球運動を見れば正常であるのも拘わらず、両眼で一方向を見た時、内転するべき眼球が内転しないというのがMLF症候群の特徴である。動眼神経は障害されていないので輻輳は正常である。多発性硬化症では両側性MLF症候群が起きることが多い。
垂直注視麻痺
[編集]垂直注視中枢は中脳の動眼神経核近傍にある。側方注視は外転神経と動眼神経を共同させる必要があるが、垂直注視は動眼神経のみで可能である。垂直注視中枢の障害はパリノー症候群である。この付近には輻輳反射の中枢もあると考えられており、多くの場合は輻輳もできなくなる。その他の垂直注視麻痺をおこす疾患としては視床出血や進行性核上性麻痺が知られている。視床出血では血腫が中脳の垂直注視中枢を圧迫するために病巣側で眼球が下方偏位する。
非共同性注視麻痺
[編集]- 輻輳麻痺
- 内転できるにもかかわらず輻湊が出来ない状態。近くを見るときに複視を訴える。中脳の病変で生じるが機能的疾患でも生じる。
- 輻湊痙攣
- 眼位が輻湊の位置で固定する現象で縮瞳している。ヒステリーや脳炎で起こる。
- 開散麻痺
- 外転できるが開散できない状態であり、遠くを見た時に複視を訴えるが近くを見た時には消失する。外転神経麻痺では麻痺側をみると複視が増強するが開散麻痺では全ての方向で同じように複視を訴える。外転神経核レベルの橋の病変で生じる。
- MLF症候群(核間麻痺)
- 内側縦束(MLF)が障害された時の症状である、病変側と逆を見た時に、病変側の眼の内転障害と対側の外転時の単眼性眼振を示し、輻湊は保たれる。両側MLF症候群では両眼とも内転が出来ず、両眼とも外転時に眼振を示す。この場合も輻湊は保たれる。
- One and half症候群
- 一側の内側縦束(MLF)と傍正中橋網様体(PPRF)の障害で生じる病態である。橋被蓋梗塞で起こりえる。病変側への水平性注視麻痺とMLF症候群を呈する。このため病変側は眼球は左右ともに動かず、対側の眼球は外転だけできる。外転時に眼振が生じる。そして輻湊は行うことができる。
- 眼球運動失行
- 前頭眼野の病変のため水平性の眼球運動が出来ないが垂直性の眼球運動が出来る状態である。水平眼球運動は脳幹反射を利用すればできる。
眼球振盪
[編集]
眼球振盪または略して眼振(nystagmus、がんしん)とは不随意のゆっくりした眼球運動が、固視を妨げる。周期的な、往復眼球運動である。本来の眼振は固視を維持しようとしても視線が徐々に固視点からずれることから発現する異常眼球運動である。固視からゆっくりとしたずれが緩徐相であり、そのずれの修正が急速相である。眼振の方向は急速相の方向で示す。眼振は固視のための視覚系が正常に機能することを前庭としている。
眼振には先天性のものと後天性のものがあり、後天性の眼振には病的な意義がある。前庭動眼反射基づく前庭眼振や視運動性眼振は生理的な眼振である。後天性病的眼振ではめまいを伴う疾患が多い。めまいは視覚、平衡感覚と固有感覚の不統合によって感じる感覚と言われている。固視を維持できないため視力低下や動揺視を訴えることも多い。固視を行うには前庭動眼反射、視線を保持するための神経積分器、網膜像のずれを検出する視覚系の3つが必要であり、これらの障害があると眼振は生じる。神経に原因がある場合は、前庭または小脳の異常を考える。
| 末梢性めまい | 中枢性めまい | |
|---|---|---|
| めまいの性質 | 回転性 | 浮遊性 |
| めまいの程度 | 重度 | 軽度 |
| めまいの時間性 | 突発性、周期性 | 持続性 |
| めまいと頭位、体位との関係 | あり | なし(例外あり) |
| 耳鳴、難聴 | あり | なし |
| 脳神経障害 | なし | あり |
| 眼振 | 一側方注視眼振、回転性、水平性 | 両側方注視眼振、縱眼振 |
本来の眼振では固視のずれを修正するために動く急速眼球運動系が、逆に安定した固視を妨げる原因となる場合がある。この急速相が主体の異常眼球運動を衝動性眼球運動混入という。
生理的眼振
[編集]生理的眼振は正常で出現する眼振であり、病的になるとこの眼振が誘発されなくなる。生理的眼振は誘発されないことが異常である。
- 温度眼振、回転後眼振
- 一側迷路を冷却したり暖めると眼振が起きる。これを温度眼振という。温度刺激により三半規管のリンパ液に対流が生じて、体が回転しているのと同じ感覚が表れ、このため眼振が起こる。体を回転させて急に止まると眼振が出現する。これを回転性眼振という。回転したことによる惰性のために止まったあとにリンパ液が動いている状態になり、眼振を誘発する。これらの眼振は注視によって抑制されvisual suppressionという。visual suppressionは小脳や脳幹に障害があると減弱する。
- 視運動性眼振
- 電車の車窓を眺めるときにおこる眼振である。脳幹、小脳、後頭葉、頭頂葉の病変で障害される。
異常眼振
[編集]- Gaze paretic nystagmus
- 側方注視眼振
- 側方注視によって水平性の眼振が生じるものであり脳幹、小脳の病変で認められる。Bruns眼振では病側を注視した時に振幅が大きな眼振が認められ健側を注視した時に振幅が小さな眼振が認められる。この眼振は小脳橋角部腫瘍で認められる。
- 垂直性眼振
- 正面視で認められる下眼瞼向きの眼振は脳幹下部の障害で認められる。上眼瞼向きの眼振は脳幹、小脳の病変が関係する。
- 前庭性眼振
- 前庭性眼振は一側の前庭器官、前庭神経(核)の障害または刺激で起こる。水平性眼振が多いが、回転性の要素が加わることもあり方向は一定である。方向固定性眼振という。眼振と反対方向を注視した時に振幅は最大となる。これをアレキサンダーの法則という。眼振の方向は刺激症状の場合は患側に向くが、多くの場合は脱落症状で健側を向く。visual suppressionを認める。
- 先天性眼振
- 急速相、緩徐相の区別がないのが特徴的であり、振り子様眼振と水平方向性眼振で方向が周期的に変化する眼振(方向交代性眼振)がある。前者は先天性視力低下など固視機能の発達障害に原因がある例もある。後者は前庭神経、小脳、下部脳幹の障害による。
- 単眼性眼振
- MLF症候群で認められる眼振は外転眼のみに認められる。眼振の生じる注視方向と逆の側に病変がある。
- シーソー眼振
- 約1Hzの周期で一側の眼が上転・内旋し、他方が下転・外旋する。中脳網様体の障害による。
身体診察においては眼振の重要性はめまいが中枢性か末梢性かの鑑別に最も重要であるため、その点を強調して記載する
- 中枢性をほぼ確定できる眼振所見
- 自発性の垂直性(上眼瞼向き、下眼瞼向き)眼振
- 注視方向性眼振
- 固視により出現あるいは増強される眼振
- 中枢性を推定できる眼振所見
- 自発性の純水平性眼振
- 頭位性の方向交代性上向性眼振
- 頭位・頭位変換で下眼瞼向き眼振
- 中枢性を疑う眼振所見の特徴
- 眼振のリズム(振幅、頻度の規則性)が一定しない
- 眼振の緩徐相と急速相の区別がつかない(前庭性眼振の様相を呈さない)
- 眼位を変化させても眼振の性状が変化しない
- 経日的に、眼振の性状(垂直や水平、回旋)が不規則に変化する
- 眼振の強さ(頻度、振幅)が減少傾向にない
眼振の診察
[編集]眼振の診察法に関してまとめる。
- 自発眼振(固視眼振)検査
- 末梢前庭神経障害では病側へ回旋成分をもつ自発眼振が出現する。このタイプの眼振でなければ中枢性の可能性がある。この時点で純垂直性の眼振ならば中枢性の可能性が高い。また正面視させ眼振が減弱するならば末梢性、増強するならば中枢性が疑える。
- 注視眼振検査
- 次に正面視、左右上下の注視を行わせる。眼振が正面視で認められず、左右や上下の注視方向性に眼振が認められる時は中枢性を疑う。右方視で右向き眼振が出現し、左方視で左向き眼振が出現すれば注視方向性眼振であり中枢性を疑い、左方視でも右向き眼振が認められれば末梢性を疑う。原則としては注視の方向によって眼振の方向が交代すれば中枢性であり、一定ならば末梢性である。
- 頭位眼振検査
- 右下でも左下頭位でも正面視と同方向を示す定方向性ならば末梢性と考えられる。一方方向が交代する場合は、下向性ならば末梢性(外側半規管型BPPV半規管結石症)。上向性ならば外側半規管型BPPVクプラ結石症か中枢性を考える。
- 頭位変換眼振検査
- 通常はBPPVを診断するために用いられる検査である。座位から懸垂頭位の頭位変換で上眼瞼向き垂直・回旋混合性眼振、懸垂頭位から座位への変換で逆向きの眼振が出現すれば後半規管型BPPVと診断することができる。座位から懸垂頭位の眼位変換で下眼瞼向きの垂直・回旋混合性眼振ならば前半規管性BPPVを、下眼瞼向きの純垂直性眼振が出現したら中枢性を考える。
中枢性病変による眼振と発現機序
[編集]Robinsonの仮説(パルス・ステップ支配)ではパルス発生器である傍正中橋網様体(paramedian pontine reticular formation、PPRF)、内側縦束吻側間質核(rostral interstitial nucleus of medial longitudinal fasciculus、riMLF)や神経積分器である舌下神経前位核(nucleus prepositus hypoglossi、NPH)、カハール間質核(interstitial nucleus of Cajal、INC)の障害で起こりえる。前庭神経核(VN)、小脳片葉(flo)、小脳小節(nod)の障害でも眼振は起こる。
| 解剖学的部位 | 眼球運動センター | 眼振 |
|---|---|---|
| 中脳 | riMLF | 注視方向性(垂直性) |
| INC | 垂直性眼振(上眼瞼向き) | |
| 橋 | PPRF | 注視方向性(水平性) |
| 延髄 | NPH | 注視方向性(水平性)、垂直性眼振(上眼瞼向き) |
| VN | 注視方向性、純回旋性 | |
| 小脳 | flo | 注視方向性、垂直方向性眼振(下眼瞼向き) |
| nod | 方向交代性上向き性 |
簡単にまとめると、riMLFの障害ならば垂直性注視麻痺、INCの障害は垂直性注視眼振である。左右側方注視により注視方向性眼振が水平性に出現すれば橋 - 延髄上部の障害である。回旋成分が伴った場合は前庭神経核や前庭小脳の関与を疑う。延髄の障害はあらゆる眼振を起こしうる。小脳病変の眼振はリズムが不規則である。
眼振以外の異常眼球運動
[編集]衝動性眼球運動混入、異常眼球運動、眼球不随意運動をまとめる。律動性眼球運動混入ではオプソクローヌスや眼球粗動などが知られる。
異常眼球運動
[編集]- サッケードの異常
- パスートの異常
- 眼球運動失行
- Balint症候群(バリント症候群)
- 精神性注視麻痺、視覚失調、視覚性注意障害を三徴とする症候群であり頭頂葉から後頭葉の両側性病変で生じ、特に中大脳動脈と後大脳動脈の分水嶺の梗塞で多い。精神性注視麻痺とは視点が一点に固定することであり、視覚失調は凝視したものをつかもうとしても大きく見当がはずれること、視覚性注意障害は注視したせまい視野の範囲にしか注意を示さないことである。
異常眼球運動
[編集]- 眼球回転発作
- 眼球のジスキネジア
- オプソクローヌス
- 不規則な、速い、あらゆる方向に向かう眼球運動で持続的に出現する。身体的にミオクローヌスを合併することが多く、小脳失調を伴う急性小脳炎、小児の神経芽細胞腫、代謝性脳症、傍腫瘍性神経症候群などで認められる。
- 眼球ミオクローヌス
- 1 - 3Hzの律動的な眼球運動でありしばしば口蓋のミオクローヌスと合併する。他の不随意運動と異なり眠りでも消失しない。歯状核、赤核、下オリーブ核を結ぶGuillain-Mollarretの三角(ギラン・モラレの三角)の障害による。
内眼筋について
[編集]眼球運動障害に瞳孔異常、即ち内眼筋障害が合併することも多いため、纏める。瞳孔は自律神経の支配を受ける。交感神経が散瞳を、副交感神経が縮瞳を担う。交感神経の走行は以下の通りである。視床下部に1次ニューロン、第1胸髄の中心灰白質中間外側核に2次ニューロン、上頚部交感神経節(星状神経節)に3次ニューロンがある。3次ニューロンの軸索は内頸動脈周囲に交感神経叢を形成し頭蓋内に入り、その後眼窩に至って瞳孔散大筋と眼瞼板筋を支配する。この経路は対側に交叉せず、その障害は同側にホルネル症候群が生じる。副交感神経の瞳孔中枢は中脳上丘のエディンガー・ウェストファル核(EW核)である。その軸索は動眼神経として眼窩に至り、毛様体神経節に終わる。そこから出る短毛様体神経が瞳孔括約筋を支配する。この経路は対光反射の遠心路であり、障害されると対光反射消失と、散瞳が生じる。注意点としては動眼神経(副交感神経)は上眼瞼挙筋、交感神経は瞼板筋を支配しているのでどちらが障害されても眼瞼下垂は生じる。また、眼底検査するときは、薬物で散瞳させるのでこういった瞳孔の検査ができなくなる。眼底鏡を見る前に十分瞳孔は観察しなければならない。
瞳孔反射
[編集]対光反射と輻輳調節反射がある。対光反射とは、一側瞳孔に光を当てると両側で縮瞳が起きる反射である。これは求心路の視神経からの神経線維が中脳上丘視蓋部を通って両側のE.W核に終わるからである。輻輳調節反射は眼前近くの物を見せると両眼球が内転(輻輳反射)して縮瞳する(調節反射)反射である。この反射の経路は複雑で網膜から光刺激と同様、外側膝状体を介して後頭葉、視覚野に行った後、視蓋前核に行き、動眼神経核とE.W核に入力をする。このように、両反射の経路が異なるため、対光反射では縮瞳がなく、輻輳調節反射では縮瞳が見られることがある。アディー瞳孔、アーガイル・ロバートソン瞳孔、動眼神経異所性再生がその例である。EMDとして、対光反射が異常ではない人に対して、輻輳調節反射をみる診断学的価値はない。
瞳孔の異常
[編集]大きさ、形、位置の異常がある。大きさの異常には縮瞳、散瞳、瞳孔不同がある。瞳孔不同は正常人の約20%にみられ、必ずしも、病的病態ではない。形は正常では正円であるが、楕円(アディー瞳孔)や不整(アーガイル・ロバートソン瞳孔)がある。正常な瞳孔径は加齢とともに減少する。10歳では7mm、30歳で6mm、80歳で4mmである。
縮瞳を起こす病態
[編集]片側の縮瞳では、交感神経障害によるホルネル症候群を第一に考える。ホルネル症候群は特有の症状を呈するので診断は容易である。両側性の縮瞳では高齢者、アーガイル・ロバートソン瞳孔、副交感神経刺激作用を有する麻薬、有機リン、フェノチアジンなどの中毒でみられる。橋出血では針先瞳孔(pin-point pupil)と呼ばれる両眼の著しい縮瞳が起きる。これは交感神経の一次ニューロン下行路の障害による。
- ホルネル症候群
- ホルネル症候群の症状は縮瞳(瞳孔散大筋麻痺)、軽度の眼瞼下垂(瞼板筋麻痺)および瞼裂狭小(下眼瞼の挙上も生じる)である。眼窩内平滑筋が発達した家兎ではその麻痺による眼球陥凹も生じるが、未発達のヒトでは眼球陥凹は起こらない。眼交感神経は高次中枢である視床下部より発し、脳幹を下降し頚椎C1、C2、胸椎T1、T2の毛様脊髄中枢でシナプスをかえる。下・中部交感神経節を通過、交感神経幹を上行し上頚部交感神経節へ入る。ここでシナプスを形成し節後神経になり眼交感神経として内頸動脈とともに頭蓋内に入り、瞳孔散大筋瞼板筋にいたる。病変部位の診断法として上頚部神経節を境にして節前障害と節後線維を鑑別する。ホルネル症候群を起こす病変は中枢性障害(視床下部、脳幹、脊髄)としてはワレンベルグ症候群、脊髄疾患、腫瘍、多発性硬化症、血管障害が知られている。節前性(毛様脊髄神経から上頚部神経節)としては胸部腫瘍、すなわちパンコースト症候群、縦隔腫瘍などが知られている。節後性(上頚部神経節から眼球)では頸部の腫瘍、血管障害、外傷などが知られている。鑑別には顔面の発汗障害と薬物点眼試験が有用である。瞳孔支配と顔面の汗腺支配の交感神経は節前では併走しているが、節後では瞳孔支配は内頸動脈、汗腺支配では外頸動脈とともに走行する。従って、顔面の発汗障害があれば節前障害である。薬物点眼試験では、正常眼では反応しない、0.1%濃度のアドレナリン点眼を行う。節後障害では脱神経支配による過敏反応が生じており、散瞳がおきる。逆に、神経終末部に作用して交感神経作用を発揮する1%コカインの点眼では、節前障害では正常の散瞳が起きるが、神経終末部が破壊されている節後障害では散瞳はみられない。
- アーガイル・ロバートソン瞳孔
- 縮瞳、対光反射消失、輻輳調節反射正常が基本症候である。中脳上丘視蓋前域で対光反射の求心路の障害で起こるので、通常両側性である。神経梅毒の徴候として有名であるが、多発性硬化症など他疾患でも起きる。
散瞳を起こす病態
[編集]散瞳では動眼神経麻痺、緊張瞳孔(アディー瞳孔)、パリノー症候群など副交感神経障害を第一に考える。無酸素脳症などの脳の広汎な障害でも散瞳が生じる。アトロピン、三環系抗うつ薬、抗ヒスタミン薬などの抗コリン作用の薬剤でも散瞳を起こす。
- Marcus Gunn瞳孔(RAPD)
- 視神経炎や網膜剥離など視神経の求心路に障害があるときはライトの光を両眼に当てることを繰り返すと患側の眼は光があたっているのにもかかわらず、やや散瞳することがある。注意深く見ると、わずかに収縮したあとに逆に散瞳が起きている。これは相対的求心性瞳孔障害(RAPD)またはMarcus Gunn瞳孔と呼ばれる。視神経線維の減少で対光反射が減弱しているために起き、軽微な視神経障害の特有な症候である。
- アディー瞳孔
- 散瞳(楕円形)、対光反射消失、輻輳で徐々に縮瞳すればアディー瞳孔である。若い女性に多く、片側性で急性に発症する。正常眼は反応しない2.5%メコリールまたは0.125%ピロカルピン(副交感神経作動薬)点眼に過敏反応して縮瞳するので、毛様体神経節以降の節後線維の障害が原因である。アディー瞳孔に加えて腱反射消失、下痢・起立性低血圧・発汗異常など自律神経障害があればアディー症候群という。
- パリノー症候群
- 散瞳、対光反射と輻輳調節反射の消失、上方注視麻痺を呈する。垂直注視中枢と動眼神経核が存在する中脳上丘の障害で起こり、松果体腫瘍、第三脳室腫瘍、多発性硬化症などでみられる。
薬物点眼試験
[編集]薬物点眼試験の適応と成る疾患にはホルネル症候群、アディー瞳孔などがある。他には動眼神経麻痺と薬物性散瞳(アトロピンなど)の鑑別で0.5%ピロカルピン点眼試験が行われることがある。
| 点眼薬 | 節後障害、過敏性獲得あり | 節前障害、過敏性獲得あり | 中枢障害、過敏性獲得なし | 判定時間 |
|---|---|---|---|---|
| フェニレフリン(1%) | 点眼10分ほどで患側の上眼瞼が挙上され眼瞼下垂消失 | 点眼10分ほどで患側の上眼瞼が挙上され眼瞼下垂消失 | 眼瞼不変 | 60分 |
| チラミン(5%) | 散瞳反応:減弱消失 | 散瞳反応:正常 | 散瞳反応:正常 | 45分 |
| コカイン(5%) | 散瞳反応:消失 | 散瞳反応:消失 | 散瞳反応:減弱 | 90 - 120分 |
- アディー瞳孔
- アディー瞳孔の点眼試験の目的は患眼における低濃度コリン作動薬にたいする過敏性の証明である。古典的には2.5%メコリールが用いられていたが、ピロカルピンが用いられることが多い。0.125%ピロカルピンは1%ピロカルピンを生理食塩水か人工涙液で3段階に二倍希釈して調剤する。0.125%ピロカルピンを両眼に5分間隔で2回点眼し60分後に判定を行う。陽性率は90%と高く有効性が強調されている。
関連項目
[編集]参考文献
[編集]- 神経内科ケーススタディ ISBN 4880024252
- Q&Aとイラストで学ぶ神経内科 ISBN 4880024635
- 手軽にとれる神経所見 ISBN 9784830615399
- 視覚と眼球運動のすべて ISBN 9784758307178
- めまいを見分ける・治療する ISBN 9784521734620
